
作者:韩振军
本文为作者授权医脉通发布,未经授权请勿转载。
咳嗽治疗的最大误区就是滥用抗菌药物。实际上,仅很少类型的咳嗽与细菌有关,咳嗽治疗几乎不需要抗菌药物。抗菌药物的滥用不仅仅是贻误病情,还有更大的隐患。
但是,咳嗽治疗的真实世界是很糟糕的,到我们专家门诊看病的,几乎百分之百都用过抗菌药物!本节谈谈如何纠正咳嗽治疗中最常见的错误——抗菌药物的滥用!
好多病人见到我最常说一句话就是:“先生啊,我咳嗽好长时间了,什么药都用了,就是治不好。”接着,说得就是一长串抗菌药物的名字,却很少有真正用于治疗咳嗽的药物。有个患者说:“俺家的医生给我静脉输液的是青霉素,口服的是红霉素,屁股上打的针是链霉素,最后还吃了氯霉素”。我想能设计出这个方案的医生,一定是七仙女下凡!青、红、蓝(链)、绿,把咳嗽治疗当作彩虹舞了,唱戏可以,治病真不行!有个土豪病人对我说:“嗨!我是什么好药都用过的人!马斯平,老虎素都用过,传说中你很牛,就是看看你用得是什么好药,有什么秘方!”人和财气一样粗,这样治疗咳嗽,马斯平,老虎素就成为“马虎素”了,更是南辕北辙。能开这样处方的医生,绝对是“大马虎”!咳嗽治疗仅仅是呼吸科医生的基本功而已,不是牛。否则,就不配当呼吸医生。
这几个例子说明,治疗咳嗽时滥用抗菌药物,既有医生的错误,也有病人的错误。
如何判断使用抗菌药物的情况?
怎样判断,治疗哪些咳嗽时,需要使用抗菌药物呢?我按一、二、三,三个档次设定标准,适用于不同医学知识背景的人群。
1.第一个标准
“脓痰界定法”,适合社区医生或者一般老百姓自主选择咳嗽治疗时,决定是否使用抗菌药物。
这个最简单的标志是“脓痰”。有脓痰的咳嗽许可使用抗菌药物,无脓痰的咳嗽,就不用抗菌药物。就这么简单。
2.第二个标准
“干、湿咳分类法”,适合于非呼吸专业医生使用。
按照咳嗽性质,咳嗽被分为两大类:干咳与湿咳。咳而无痰,称之为干咳。咳而有痰,痰量>10mL/日,称之为湿咳。
(1)干咳几乎与感染无关,所以不主张使用抗菌药物。
(2)湿咳清痰,也几乎与感染无关,也不主张使用抗菌药物。
(3)湿咳存在其他性状的痰,只要无脓痰,多数不是细菌感染,也可以不用抗菌药物。
(4)湿咳为脓痰的,许可社区医生使用抗菌药物。但二级及以上医院的医生要进一步把握以下标准:
①白色脓痰常常是非细菌感染后的免疫清除表现,也可以不使用抗菌药物。仅仅当发现存在继发细菌感染的证据时,才可使用抗菌药物!
②灰色、黑色脓痰常常与工作环境的空气污染有关,可以不使用抗菌药物。
③黄痰绝对与感染有关。
a.一过性少量黄痰,与白脓痰一样,常常是病毒感染后免疫清理过程,而不是细菌感染,也可以不用抗菌药物。
b.大量、持续的黄脓痰(一般时间≥2天),才是细菌感染的标志,是抗菌药物合理用药的标准。
c.只要出现绿痰,就代表细菌感染,更是抗菌药物使用的依据。
d.遇到咳痰带血,或者说有血性痰、血色的痰乃至红色痰,首先想到的应该是排除结核、肿瘤、肺炎等等重大疾病,然后才考虑一般性的感染。否则会贻误病情!
(5)但是,任何事情都有例外。有一类感染可以产生任何性质的咳嗽。这就是以支原体、衣原体为代表的非典型微生物感染所导致的咳嗽。尽管湿咳多见,但也可以导致干咳。这类非典型微生物感染线索有:
①40岁以下。
②聚集性发病(家庭、单位、学校)。
③有发热史但无鼻塞、流涕感冒症状。根据上述线索,呼吸专业医生必须找到生物学证据——相关IgM抗体升高,或者其他生物学证据。
④一旦诊断明确,可以予以口服大环内脂类(阿奇霉素等)或者喹诺酮类(莫西沙星、左氧氟沙星),也可以使用四环素类(多西环素等)抗菌药物。
为便于直观了解“干、湿咳分类法”指导抗菌药物合理应用,我绘制了一张图(图1),供大家参考。
本条标准小结:若无非典型微生物感染线索,干咳绝对不需要抗菌药物,湿咳只有出现绿痰和持续性黄痰,才是抗菌药物的绝对适应症。许可非呼吸专业的医生对脓痰病人使用抗菌药物。
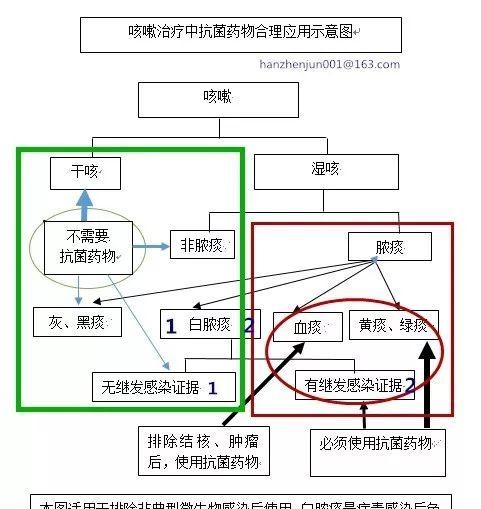
图1“干、湿咳分类法”抗菌药物合理用药一目了然图
3.第三个标准
“归因分类精准判断法”,适合于呼吸专业医生使用。依然按照急性、亚急性、慢性咳嗽的分类标准一一说明哪些咳嗽需要抗菌药物配合治疗。
(1)急性咳嗽
最常见的急性咳嗽类型是普通感冒导致的咳嗽。感冒的病原体是病毒。所以感冒所导致的咳嗽不需要抗菌药物。只是给予抗组胺药与减充血剂就可以了。
急性气管炎、急性支气管炎也是咳嗽的常见种类。他们发病因素常见的是病毒、非典型微生物、空气污染、理化物质等等。所以一般不需要抗菌药物,只是给予抗组胺药与减充血剂就可以了。少部分病人后续可以继发细菌感染。继发细菌感染的标志就是连续>2天以上的黄色脓痰。偶伴有发热、白细胞计数升高等全身性表现。这个时候才可以使用抗菌药物。青壮年继发感染的细菌,多是来源于上呼吸道共生菌群的肺炎链球菌、流感嗜血杆菌等等,一般口服β-内酰胺类(阿莫西林、头孢氨苄等)或者喹诺酮类(左氧氟沙星等)即可。老年人和有基础病的,警惕肠道菌群(肺炎克雷伯、大肠埃希菌等)感染,视情况可以予以三代头孢菌素。
无论干咳,还是湿咳,有“非典型微生物感染线索”的,呼吸科医师一定要在生物学证据(IgM抗体升高,或者其他生物学证据)明确后,才可以针对性抗支原体、衣原体等等治疗(药物见上述)。
(2)亚急性咳嗽
①感染后咳嗽
最常见的亚急性咳嗽是“感染后咳嗽”。病理机制前面已经讲了,就是:致病生物体虽然已经清除,但呼吸道内化学、免疫性炎症还在,神经末端的感受器还处于高敏状态,所以,咳嗽依旧!仍不需要抗菌药物治疗!
但是,要警惕的是,有些非典型微生物感染性支气管炎、气管炎,容易与感染后咳嗽混淆,不容易鉴别。这还是需要从病史中寻找“非典型微生物感染线索”,然后再寻找非典型微生物感染的生物学证据。明确诊断后,规范治疗(见前述)。
②上呼吸道综合征
亚急性咳嗽是否使用抗菌药物最困扰人的是“上呼吸道综合征”。它的另一个名字叫“鼻后滴流综合征”,顾名思义,主要是鼻炎、鼻窦炎导致的。判断是否需要使用抗菌药物的核心点是:有无鼻窦炎!
➢无鼻窦炎的,不需要使用抗菌药物。首选药物依然是抗组胺药物与减充血剂。抗组胺药物一代(赛庚啶、扑尔敏、苯海拉明)、二代(氯雷他定、西替利嗪、特非那定等等)效果相当,但考虑需要长期(2-8周,甚至更长)用药,为避免瞌睡等副作用,多推荐二代。减充血剂以滴鼻剂常用。效果不满意,可以使用糖皮质激素的鼻喷剂,如布地奈德、氟替卡松、糠酸莫米松鼻喷剂等等。确认过敏性鼻炎存在,还可以口服孟鲁司特等白三烯受体拮抗剂。
➢有鼻窦炎的,以有无黄脓鼻涕,判断是否需要抗菌药物。
a.无黄脓鼻涕,不需要抗菌药物。抗组胺治疗首先。减充血剂多使用滴鼻剂,促进鼻涕引流。合并过敏性鼻炎,可以联合孟鲁司特。但慎用糖皮质激素鼻喷剂。
b.有黄脓鼻涕的,如果存在3-5天以上仍不自愈,可以考虑使用抗菌药物。但国际指南要求比较严格。必须有微生物学证据,如细菌培养等。即便是细菌培养阳性,已经分离出细菌了,也要分清:是定植菌,还是感染菌!严格的标准是:细菌培养阳性,黄脓鼻涕>5天,至少有一项细菌感染证据(发热、白细胞计数升高、白介素6升高、降钙素原升高)。一旦使用抗菌药物,疗程不少于2周。一般2-4周,甚至更长。因为上呼吸道寄生的细菌繁杂,所以鼻窦炎的感染多考虑混合性感染,宜选用广谱抗菌药物,或者联合用药。常用药物有:阿莫西林克拉维酸钾、头孢菌素类、喹诺酮类等等。
③化脓性扁桃体炎
扁桃体在12岁以后开始退化,20-25岁左右大部分人完全退化。但部分青少年和成人偶尔还可以见到化脓性扁桃体炎的。这个时候也是使用抗菌药物的适应症。药物选择同支气管炎。
慢性咳嗽
慢性咳嗽多数是免疫机能紊乱所导致的疾病,如咳嗽变异性哮喘、嗜酸性粒细胞性支气管炎、变应性咳嗽等等,与细菌感染无关。所以,一般不需要抗菌药物治疗。除非合并新发的感染性疾病。
最后,我用一张表,作为本节及全文的总结。
表1不同种类的咳嗽抗菌药物合理用药一览表
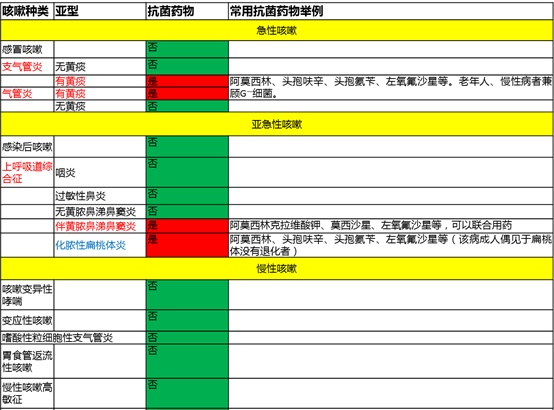
(点击看大图)

欢迎投稿│tougao@medlive.cn
